Facteurs dits “psychosociaux” et santé
Introduction
Bien souvent on ne sait pas ce que regroupe vraiment les facteurs dits « psycho-sociaux » , on emploie ensemble ces deux termes (psychologique et social) qui pourtant se réfèrent à deux disciplines des sciences humaines bien différentes, la psychologie et la sociologie.
Voici ce qu’on peut en lire dans « Encyclopedia of Behavioral Medicine » [ Gellman MD, Turner JR, éditeurs. Encyclopedia of behavioral medicine. New York: Springer; 2013. 4 p. (Springer reference).].
· Les facteurs sociaux comprennent des facteurs généraux au niveau des sociétés humaines (richesse d’un pays, offre scolaire, infrastructures sanitaires) et les processus sociaux qui affectent l’individu (genre, gradient social, etc.).
· Les facteurs psychologiques comprennent les processus et les significations au niveau individuel (cognition, émotion, comportement, etc.) qui influencent les états mentaux (dépression, anxiété, etc.).
Alors pourquoi cet amalgame si fréquent ?
Peut-être parfois par une méconnaissance de ces deux disciplines par les professionnels de santé cliniciens ou chercheurs en science de la santé.
Peut-être aussi parce que facteurs sociologiques et facteurs psychologiques peuvent être intimement liés, les premiers pouvant influencer les seconds.
Ou encore, peut-être que dans nos sociétés individualistes il est difficile de concevoir un paramètre de soin externe à l’individu.
Quoiqu’il en soit, et pour plus de clarté, il nous semble important de séparer ces deux facteurs lorsque nous les abordons dans le cadre de la kinésithérapie. Chose que nous nous appliquons à faire de plus en plus lors de nos cours MDT.
Gradient social de santé.
Le paragraphe précédent porte autour des sciences humaines dans la santé et l’exploration des paramètres sociaux du soin.
Avez-vous déjà entendu parler du gradient social de santé ?
Peut-être pas…
Sachez que vous y êtes confronté.es tous les jours.
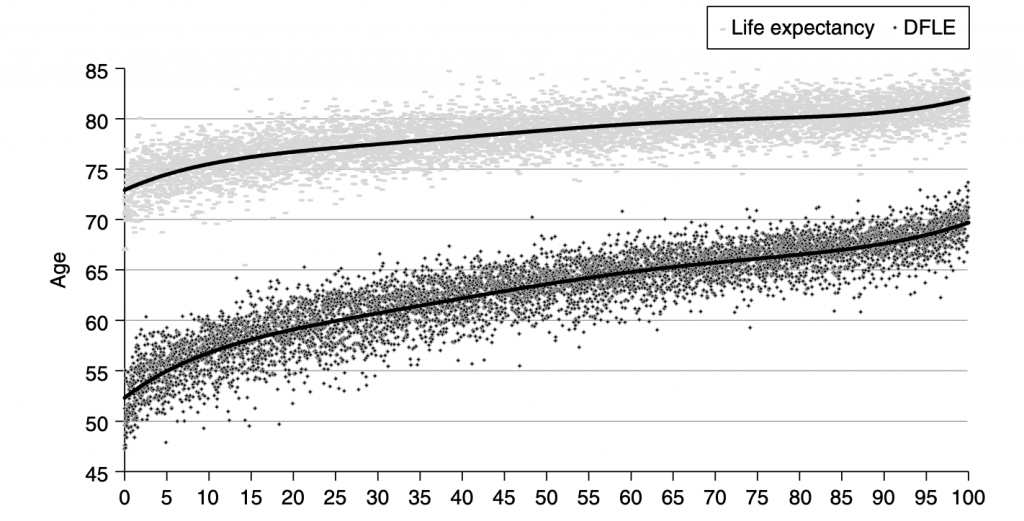
Il s’agit du lien entre la position dans la hiérarchie sociale (niveau d’études, professions, revenus) et la santé (espérance de vie, qualité de vie, etc.). Cette corrélation est positive, c’est-à-dire que plus le gradient social est élevé, meilleure est la santé.
En illustration (ci-dessous) vous trouverez des données produites par Donkin et al. (2014), issues du « Office for National Statistics UK ».
https://doi. =org/10.1002/9781118410868.wbehibs530.
L’influence du gradient social de santé est retrouvée dans la plupart des maladies aiguës et chroniques, notamment parce qu’il s’exprime à travers les habitudes hygiéno-diététiques. Il a notamment été démontré que les personnes avec un faible gradient social de santé pratiquaient moins d’activité physique, faisaient moins attention à leur alimentation et étaient plus susceptibles de consommer du tabac ou de l’alcool.
Ces comportements ont une influence négative sur l’espérance de vie ainsi que l’espérance de vie en bonne santé.
Et, comme nous le verrons, chez les patients atteints de lombalgies chroniques en échec thérapeutique cela s’exprime tout particulièrement.
Gradient social en santé et lombalgie chronique
Ce gradient social est aussi visible en musculosquelettique et dans les problématiques de douleurs persistantes.
Ainsi une équipe française a mis en avant ce phénomène en étudiant des patients lombalgiques chroniques, ayant déjà eu une chirurgie et en échec thérapeutique.
Ces chercheurs ont pu constater une très très forte surreprésentation des patients avec un faible gradient social de santé, c’est-à-dire une catégorie socioprofessionnelle peu valorisante (blue collar en anglais), un faible niveau d’études et de faibles revenus.
Ils poussent même le vice jusqu’à considérer que la lombalgie chronique sur échec chirurgical pourrait avoir une cause sociale !
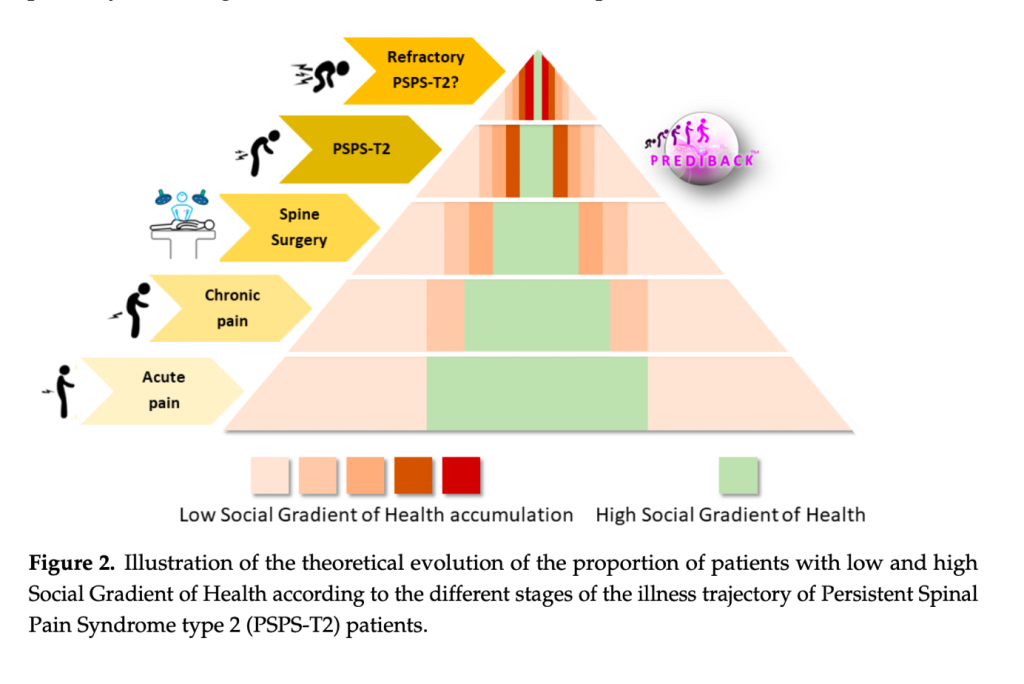
La question qui doit suivre pour nous est : « comment cela peut-il impacter nos prises en charge ? »
